Onderzoeken
Tijdens je zwangerschap voeren we een aantal standaard onderzoeken uit en zijn er een aantal onderzoeken waar je voor kunt kiezen.
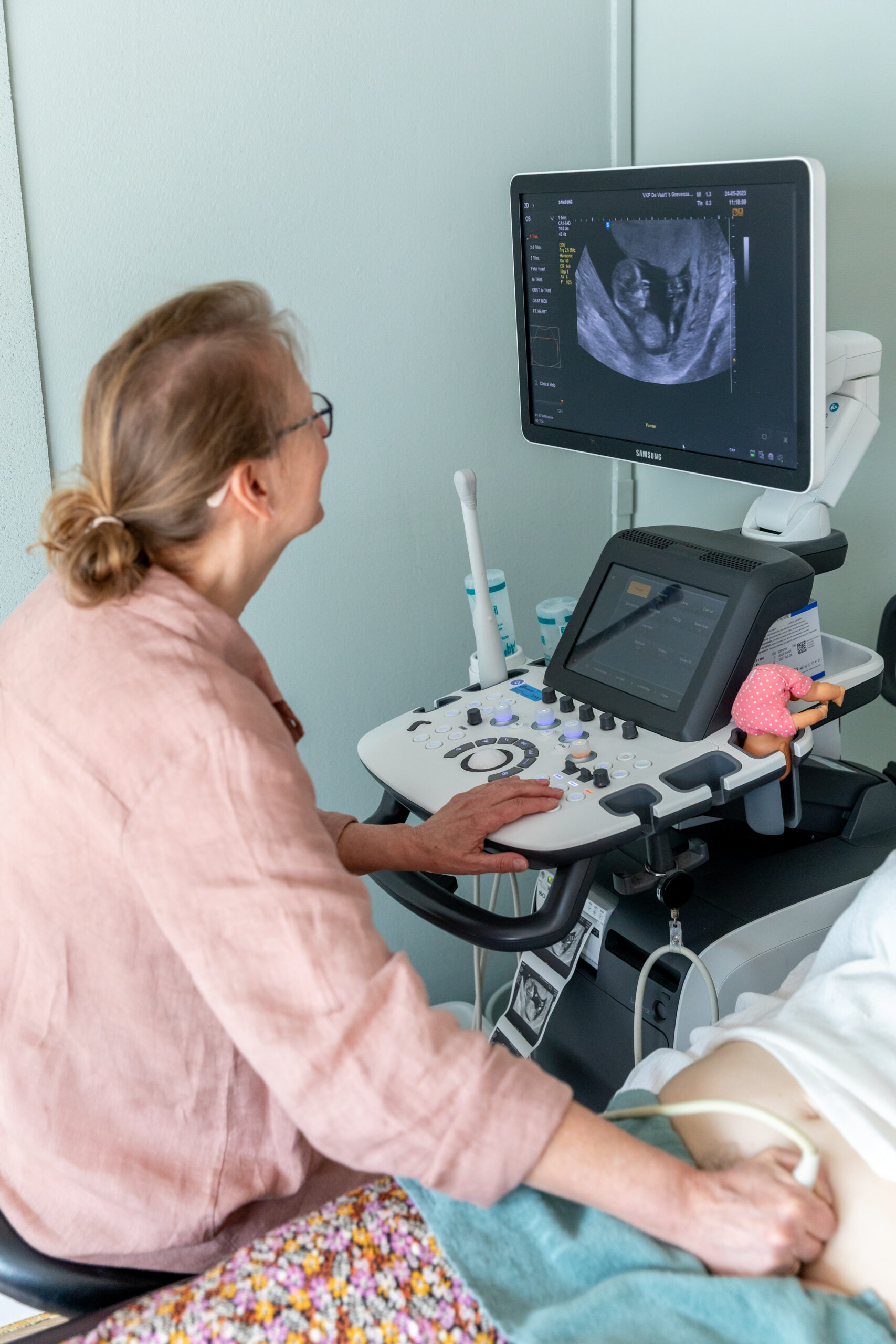
Echo’s
Wij voeren in de zwangerschap standaard 3 echo’s uit; de intacte echo rond 8 weken, de termijnecho rond 11 weken en de liggingsecho rond 35 weken. Niet al deze echo’s worden vergoed door de verzekeraar, maar dat is service vanuit onze praktijk, omdat wij het belangrijk vinden om goede zorg te leveren.
Tijdens je zwangerschap kun je kiezen om de 13 en/of 20 weken echo uit te laten voeren, dit is een echo om te screenen op aangeboren afwijkingen bij je kindje. Deze echo’s vinden niet bij ons op de praktijk plaats maar bij echocentrum ‘de Look’. Indien het medisch noodzakelijk is voeren wij groei-echo’s uit tussen de 29 en 35 weken, deze vinden plaats bij ons op de praktijk. Deze echo’s worden vergoed door de verzekeraar.
Wil je buiten deze momenten om naar je kindje kijken, dan kun je een afspraak maken voor een pretecho. Deze worden niet in onze praktijk uitgevoerd.

Bloedonderzoek
Aan het begin van je zwangerschap willen we graag dat je bloed gaat prikken. Je bloed wordt onderzocht op antistoffen en infectieziektes, ook willen we je bloedgroep en rhesusfactor weten en je ijzer- en suikergehalte. Hierdoor weten we ook of we verder in de zwangerschap nog extra onderzoek moeten inzetten.
Het kan zijn dat je een indicatie hebt om tussen de 24-28 weken een suikertest (OGTT) te doen, met deze test kunnen we onderzoeken hoe jouw lichaam tijdens de zwangerschap omgaat met een grote hoeveelheid suiker.
Indien bij de eerste keer bloedprikken blijkt dat je Rhesus D of c negatief bent, dan willen we rond 27 weken nogmaals bloedprikken, hierbij kunnen we óf de bloedgroep van de baby bepalen (RhD) óf kijken of je antistoffen vormt (Rhc). Indien je Rhesus D negatief bent en je kind is positief dan krijg je rond 30 weken en na de bevalling van ons een injectie in je been om te voorkomen dat je antistoffen maakt tegen het bloed van je kind. Indien je Rhesus c negatief bent en er geen antistoffen aangetoond worden dan hoeven we verder geen actie te ondernemen.
Rond 30 weken willen we bij iedereen nogmaals het ijzergehalte en voorraad laten bepalen, rond 30 weken is je ijzergehalte op z’n laagst, we willen graag weten wat je minimale voorraad is voor de bevalling. Indien je ijzergehalte of voorraad te laag is, dan schrijven we je ijzertabletten voor en controleren we 4-6 weken na het starten van de medicatie nogmaals je ijzer.
Wil je meer informatie over het bloedonderzoek tijdens de zwangerschap kijk dan op deverloskundige.nl.
Locaties om bloed te prikken
Prenatale screening
Tijdens de zwangerschap heb je de keuze of je je kind wil laten onderzoeken op Down-, Edwards- of Patausyndroom of op lichamelijke aangeboren afwijkingen. Tijdens de eerste echo vraagt de verloskundige je of je meer informatie zou wensen over wat deze testen inhouden, je krijgt dan een informatiefolder mee waarmee je je samen met je partner alvast kan voorbereiden, ook kun je kijken op de website pns.nl. Tijdens het counselingsgesprek hebben we uitgebreid de tijd om de onderzoeken verder te bespreken indien dit door jullie gewenst is.
Kies bewust: Een uitslag van een van de onderzoeken kan verschillende consequenties hebben. Dit interpreteert iedereen anders.
- Je kunt ongerust worden. De uitslag zegt dat jullie kind misschien een aandoening heeft. Vaak is vervolgonderzoek nodig om dit zeker te weten. Wil je dat dan?
- Moeilijke keuzes. Als er na vervolgonderzoek blijkt dat jullie kind daadwerkelijk een aandoening heeft, moet je na gaan denken over de toekomst. Wil je de zwangerschap behouden of wil je de zwangerschap afbreken? Wil je voor deze keuze gesteld worden of wil je daar liever niet over na hoeven denken?
- Je wordt gerustgesteld. Bij de prenatale screening zijn geen aandoeningen gevonden. Of er is een aandoening gevonden die in het dagelijks leven weinig problemen geeft. Ben je er bij een goede uitslag van bewust dat je kind toch een aandoening kan hebben, want de screening vindt niet alle aandoeningen.
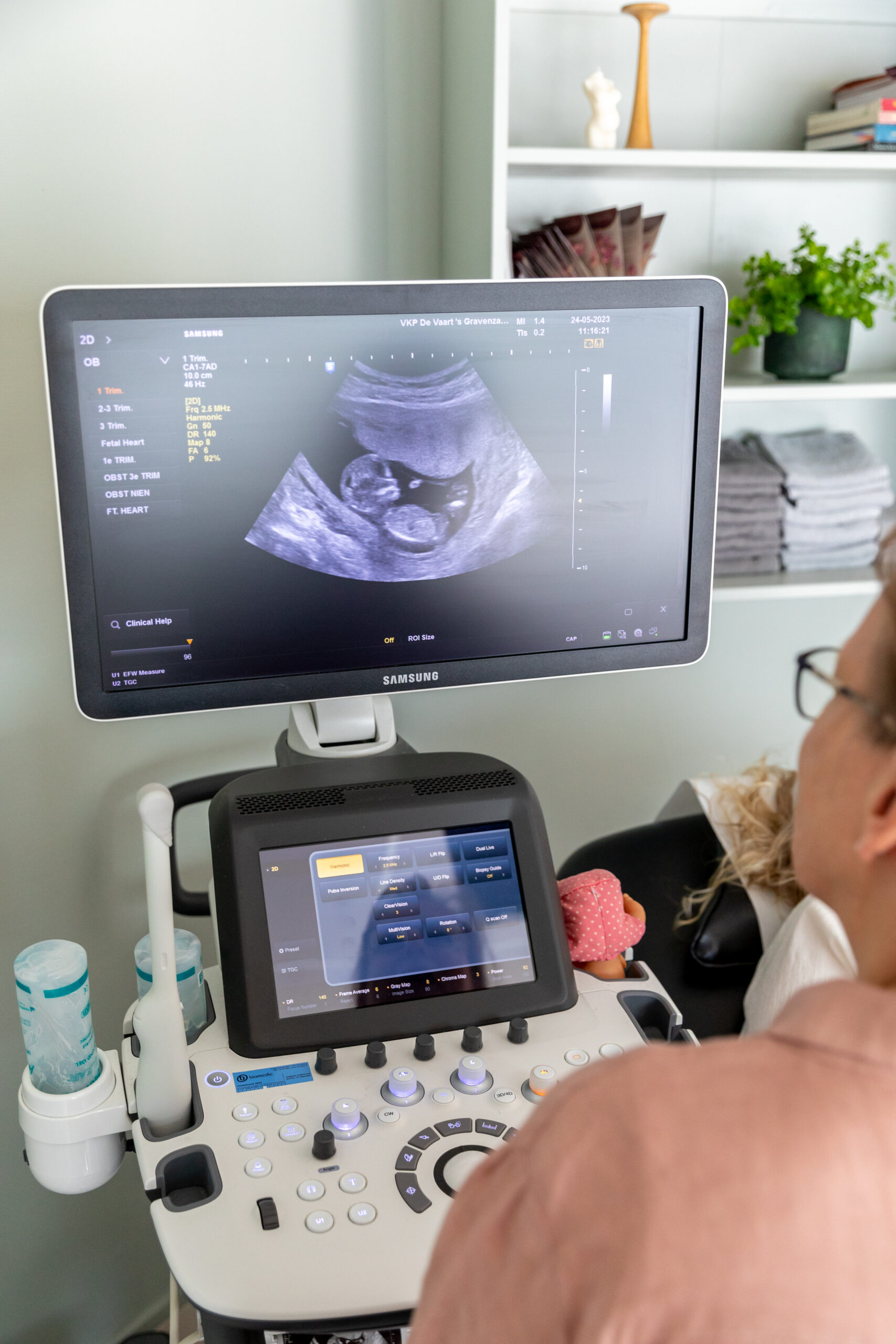
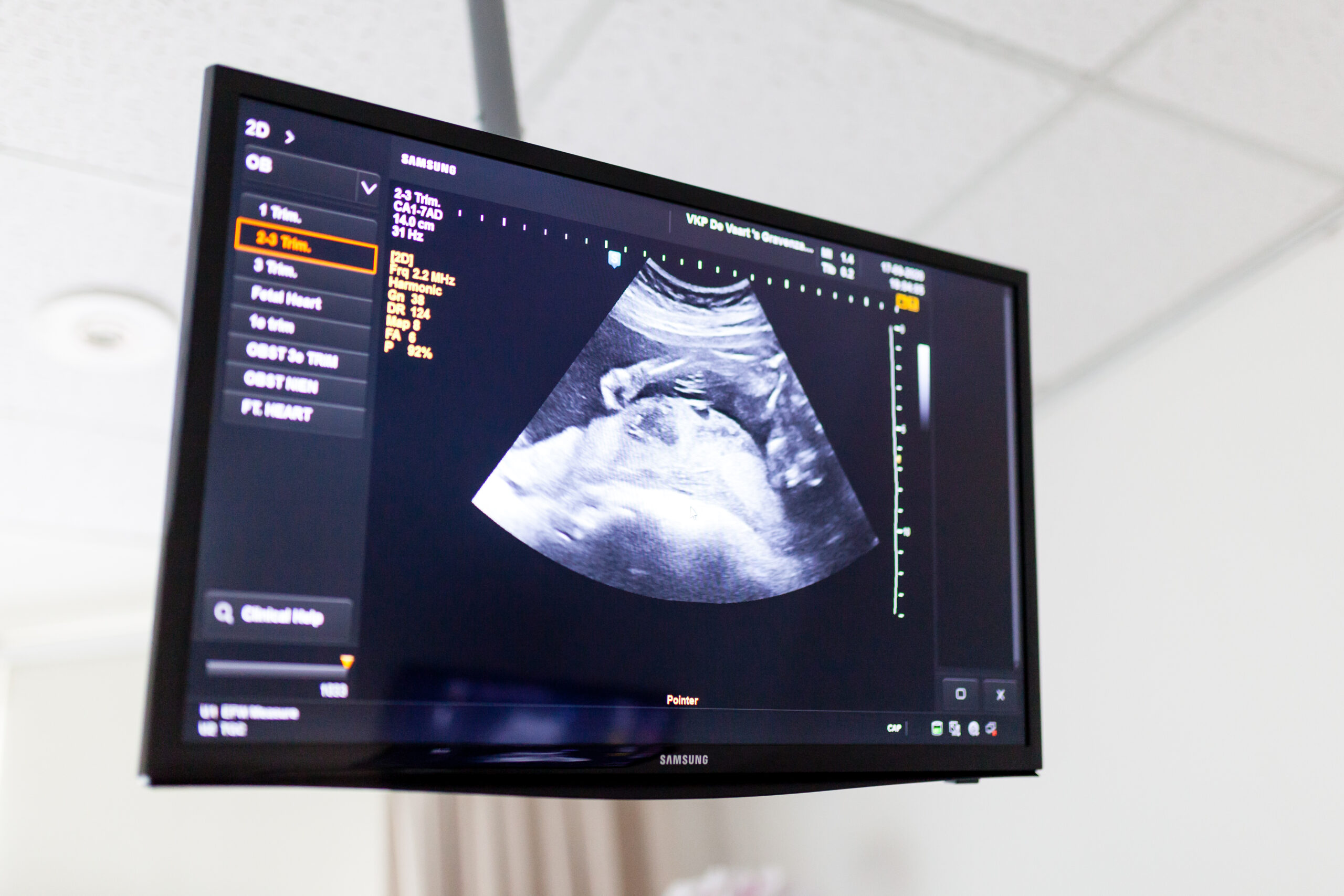
Prenatale diagnostiek
Als uit het intakegesprek blijkt dat er een verhoogd risico is dat je baby een aangeboren aandoening heeft, is er de mogelijkheid tot verder onderzoek. Welk onderzoek wordt gedaan, is afhankelijk van welk risico je kind loopt en je eigen keuze:
- Genotypering door middel van bloedtest, vlokkentest of vruchtwaterpunctie:
- Geavanceerd ultrageluid onderzoek (open rug, hartafwijkingen, lip-, kaak- en gehemeltespleten)

